1. Bệnh thận đái tháo đường là gì?
- Bệnh thận đái tháo đường (đái tháo đường) là một bệnh lý thuộc nhóm biến chứng mạch máu nhỏ của đái tháo đường, trong đó tổn thương chính nằm ở cầu thận.
- Bệnh thận đái tháo đường có các đặc điểm:
Tổn thương thận do đái tháo đường điển hình xuất hiện sau 15 đến 20 năm mắc đái tháo đường type 1, và ở một số bệnh nhân đái tháo đường type 2, bắt đầu bằng sự tăng siêu lọc cầu thận (tăng MLCT), tăng kích thước thận, tiếp đến là xuất hiện albumin niệu vi lượng (30-300 mg/24 giờ), dần dần tiến triển thành bệnh thận đái tháo đường ở mức lâm sàng, bao gồm albumin niệu đại lượng (>300 mg/24giờ), tăng huyết áp, giảm chức năng thận và cuối cùng là bệnh thận giai đoạn cuối.
- Tiêu chuẩn chẩn đoán xác định:
Theo NKF-KDOQI (National Kidney Foundation- Kidney Disease Outcomes Quality Initiate, 2007), bệnh thận đái tháo đường được chẩn đoán nếu:
-
- Bệnh nhân đái tháo đường có tiểu albumin đơn độc (không kèm tiểu máu), tỷ lệ albumin/creatinine (UACR) > 300mg/g hoặc protein/creatinine (UPCR) > 0,15; kéo dài và tăng dần theo thời gian, Hoặc:
- Bệnh nhân đái tháo đường có tiểu albumin vi lượng (albumin/creatinine (UACR) 30- 300mg/g trong 2/3 lần xét nghiệm trong 3 tháng kèm theo:
- Tổn thương võng mạc do đái tháo đường
- thời gian đái tháo đường type 1 kéo dài trên 10 năm
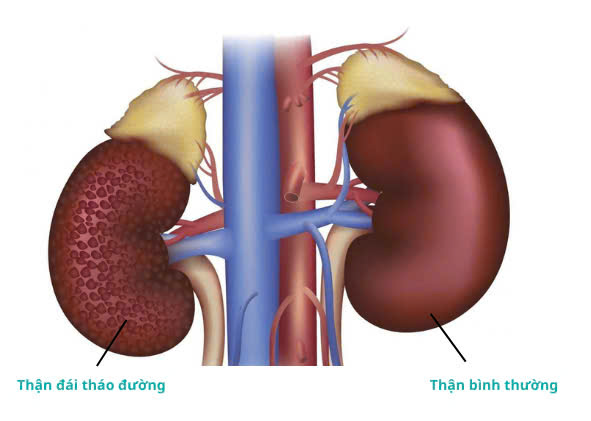
- Thận của người mắc biến chứng thận đái tháo đường với thận bình thường
2. Triệu chứng thường gặp là gì?
- Phù kiểu thận: phù trắng, mềm, ấn lõm, không đau, đối xứng, phù đầu tiên ở mi mắt -> mặt -> toàn thân ( thường thấy phù 2 chi dưới do trọng lực), phù nhiều vào buổi sáng.
- Các dấu hiệu thường thấy ở bệnh nhân suy thận phù chân:
- Nếp nhăn chân bị mờ.
- Vùng chân phù nề nhạt màu hơn các vùng khác.
- Ấn vào bị lõm, đặc biệt ở vùng da có nền xương cứng.
- Tiểu nhiều về đêm, trong nước tiểu có bong bóng hay bọt trong nước tiểu.
- Người mệt mỏi, hoa mắt, chóng mặt, mất tập trung.
- Mệt mỏi chán ăn.
- Ngứa, buồn nôn, khó thở.
Chẩn đoán sớm bệnh thận đái tháo đường?
- Xét nghiệm ACR trong nước tiểu.
- Đánh giá Ure, Creatinin máu, điện giải đồ máu, 10 thông số nước tiểu, siêu âm bụng.
Dựa vào các đặc điểm lâm sàng, cận lâm sàng và tổn thương bệnh học, H. Parving, chia bệnh thận đái tháo đường thành 5 giai đọan:
- Giai đọan 1: Chỉ tăng lọc cầu thận, chưa biểu hiện lâm sàng ngoài tăng đường huyết.
- Giai đọan 2: Tăng độ lọc cầu thận, dầy màng đáy, tăng huyết áp.
- Giai đọan 3: Các triệu chứng trên nặng thêm, màng đáy dầy, tăng lắng đọng bào tương của tế bào trung mô, tiểu albumine vi lượng, độ lọc cầu thận giảm dần, tăng huyết áp.
- Giai đọan 4: Bệnh thận do đái tháo đường giai đoạn toàn phát với tiểu albumine đại lượng tăng dần, dẫn đến tiểu đạm không chọn lọc và tiểu đạm nhiều mức hội chứng thận hư, phù, tăng huyết áp và mức lọc cầu thận giảm, tổn thương màng đáy, tế bào trung mô nặng hơn kèm xơ hóa cầu thận.
- Giai đọan 5: Protein niệu nhiều mức hội chứng thận hư kèm các biểu hiện của suy thận mạn giai đọan cuối, tăng huyết áp nặng, xơ hóa cầu thận dạng nốt.
3. Yếu tố nguy cơ thúc đẩy bệnh thận tiến triển trên bệnh nhân đái tháo đường
- Tăng đường huyết
- Tăng huyết áp
- Tiểu protein
- Tiền căn gia đình và yếu tố di truyền
- Giới nam
- Các yếu tố nguy cơ cho bệnh thận mạn tiến triển:
- Tăng lipid máu
- Hút thuốc lá
- Nhẹ cân lúc sinh
4. Chẩn đoán bệnh thận do đái tháo đường (DKD)
Hiếm khi dựa vào sinh thiết thận, dựa vào thay đổi của albumine niệu và GFR theo thời gian
- Chẩn đoán bệnh thận do đái tháo đường khi bệnh nhân đái tháo đường có
-
- Tiểu albumine (đại lượng hoặc vi lượng) kèm tổn thương đáy mắt do đái tháo đường
- Tiểu albumine vi lượng trên bệnh nhân đái tháo đường type 1 kéo dài trên 10 năm
- Loại trừ các bệnh thận khác trên bệnh nhân đái tháo đường
- Chẩn đoán bệnh thận KHÔNG do đái tháo đường
- Không có tổn thương võng mạc do đái tháo đường
- Giảm GFR chậm hoặc nhanh
- Tiểu protein nhanh, nhiều, tiến triển đến Hội chứng thận hư
- Tăng huyết áp kháng trị
- Cặn lắng bất thường (Hồng cầu/ nước tiểu)
- Dấu hiệu và triệu chứng của bệnh toàn thân
- Giảm GFR >30% trong 2-3 tháng sau dùng ACEI hoặc ARB
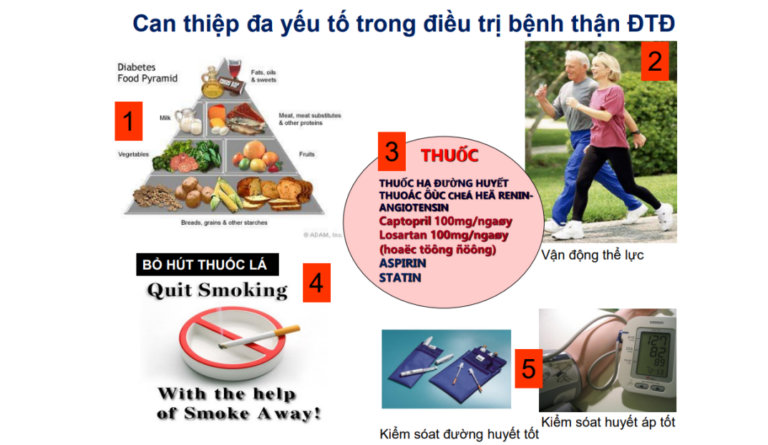
5. Điều trị bệnh thận đái tháo đường
- Kiểm soát đường huyết: bệnh nhân chưa và đã suy thận
- Kiểm soát huyết áp
- Dùng thuốc ức chế hệ renin angiotensin
- Dùng thuốc ức chế SGLT2
- Kiểm soát lipid máu
- Chế độ ăn, chế độ sinh hoạt, bỏ hút thuốc lá
- Can thiệp đa yếu tố
Tại bệnh viện đa khoa Hoàng Tuấn có xét nghiệm để tầm soát bệnh thận do đái tháo đường như:
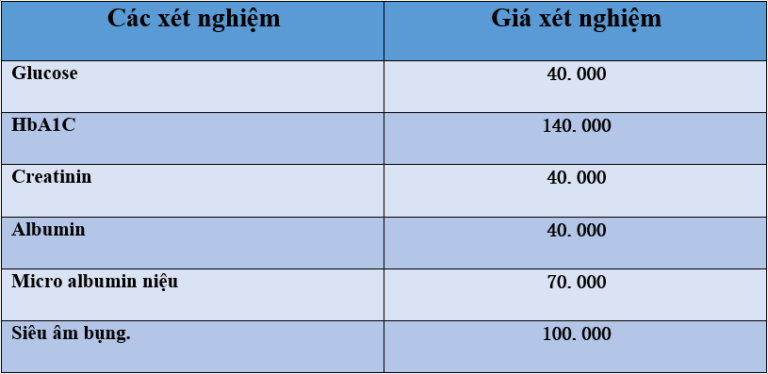
- Các xét nghiệm cần làm để chẩn đoán bệnh thận do đái tháo đường:
- Xét nghiệm nước tiểu:
- Tổng phân tích nước tiểu: đường niệu, protein niệu, tỷ lệ protein/ creatinine niệu, tỷ lệ albumine/creatinine, cặn lắng nước tiểu.
- Tần suất tiểu albumine (vi lượng và đại lượng) khoảng 30-35% ở bệnh nhân đái tháo đường type 1 và type 2.
- Xét nghiệm máu:
- Đường huyết, HbA 1C, protein máu toàn phần, albumin máu, điện di protein máu nếu bệnh nhân tiểu protein
- Creatinine huyết thanh: Protein, albumine niệu càng tăng, creatinine huyết thanh càng tăng hoặc độ lọc cầu thận càng giảm
- Xét nghiệm bộ lipid: HDL, LDL, VLDL- Cholesterol, triglyceride
- Siêu âm bụng: đo kích thước 2 thận, giới hạn vỏ tủy
- ECG, X – quang ngực thẳng, siêu âm tim nếu bệnh nhân có biến chứng tim mạch
- Xét nghiệm nước tiểu:
- Phòng ngừa và tái khám:
- Tầm soát bệnh thận đái tháo đường ở mọi bệnh nhân đái tháo đường type 1 sau 5 năm chẩn đoán đái tháo đường, và vào ngày chẩn đoán với đái tháo đường type 2.
- Phòng bệnh bằng cách:
- Kiểm soát huyết áp
- Kiểm soát đường máu
- Điều trị hạ lipid máu
- Điều chỉnh lối sống
- Xét nghiệm tầm soát bệnh thận do đái tháo đường bao gồm: tỷ lệ albumine/ créatinine nước tiểu với mẫu nước tiểu bất kỳ và creatinine huyết thanh để ước đoán GFR
- Hậu quả của việc không tầm soát sớm biến chứng bệnh thận do đái tháo đường:
- Suy thận mạn tính (CKD): Bệnh thận do đái tháo đường tiến triển từ giai đoạn tổn thương nhẹ đến nặng, có thể gây suy thận mạn. Nếu không được phát hiện và kiểm soát sớm, bệnh sẽ diễn tiến qua các giai đoạn của suy thận, cuối cùng dẫn đến suy thận giai đoạn cuối (ESRD), khiến bệnh nhân cần phải chạy thận nhân tạo hoặc ghép thận để duy trì sự sống.
- Tăng nguy cơ bệnh tim mạch: Bệnh thận do đái tháo đường làm tăng nguy cơ mắc bệnh tim mạch, bao gồm nhồi máu cơ tim, đột quỵ, và suy tim. Đây là những biến chứng thường gặp và nguy hiểm do mối liên quan mật thiết giữa chức năng thận suy giảm và các vấn đề về tim mạch.
- Tăng huyết áp khó kiểm soát: Tổn thương thận gây ra bởi đái tháo đường có thể dẫn đến tăng huyết áp thứ phát, và khi tình trạng này kéo dài, sẽ làm tổn thương thận nhiều hơn, tạo thành một vòng luẩn quẩn nguy hiểm.
- Biến chứng thần kinh: Bệnh thận đái tháo đường không được kiểm soát sẽ làm tăng nguy cơ mắc bệnh thần kinh do đái tháo đường, ảnh hưởng đến cảm giác, chức năng vận động, và gây ra các biến chứng thần kinh nghiêm trọng như tê bì, đau nhức, yếu cơ.
- Giảm chất lượng cuộc sống: Những bệnh nhân mắc bệnh thận do đái tháo đường thường phải chịu đựng các triệu chứng mệt mỏi, phù nề, buồn nôn và đau nhức liên tục, làm giảm chất lượng cuộc sống và khả năng sinh hoạt hàng ngày.
- Gánh nặng chi phí điều trị: Khi bệnh tiến triển đến giai đoạn cuối, chi phí điều trị sẽ tăng rất cao, đặc biệt là với các biện pháp như chạy thận hoặc ghép thận. Việc này gây ra áp lực tài chính cho bệnh nhân và gia đình.
- Tầm quan trọng của tầm soát sớm
Tầm soát sớm giúp phát hiện bệnh ở giai đoạn đầu, khi chưa có nhiều tổn thương không thể hồi phục. Điều này cho phép kiểm soát đường huyết và huyết áp tốt hơn, từ đó ngăn ngừa hoặc làm chậm quá trình tiến triển của bệnh thận, bảo vệ sức khỏe tổng thể và giảm các biến chứng.
Bs. Nguyễn Văn Luân – Khoa Thận nhân tạo
Bệnh viện Đa khoa Hoàng Tuấn
Tài liệu tham khảo:
- Theo NKF-KDOQI (National Kidney Foundation- Kidney Disease Outcomes Quality Initiate, 2007).
- American Diabetes Association, Diabetes management in correctional Institutions, 2010. Diabetes care, 33, suppl 1, p 75-81.
- National Kidney Foundation-KDOQI clinical practice guidelines and clinical practice recommendations for diabetes and chronic kidney disease, 2007. American Journal of Kidney Disease, 49 (2),suppl. 2, p S 10-S 179.
- National Kidney Foundation. KDOQI Clinical Practice Guideline for Diabetes and CKD, 2012. 2012 update. Am J Kidney Dis. 60(5):850-886.
- Parving HH Mauer M, Ritz E, 2012. Diabetic nephropathy in Brenner &Rector’s the kidney, 9th ed, Vol 1, ch, 38, pp 1411-1454.
- Bộ Y tế (2024), Quyết định về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị bệnh thận mạn và một số bệnh lý thận” (Số 2388/QĐ-BYT, 12/08/2024).
- Cập nhật chẩn đoán và điều trị bệnh thận mạn theo KDIGO 2024.
- Hướng dẫn thực hành lâm sàng KDIGO về quản lý bệnh tiểu đường ở bệnh thận mãn tính, tập 102, số 5, tháng 11 năm 2022.
- Theo NKF-KDOQI (National Kidney Foundation- Kidney Disease Outcomes Quality Initiate, 2007).
- American Diabetes Association, Diabetes management in correctional Institutions, 2010. Diabetes care, 33, suppl 1, p 75-81.
- National Kidney Foundation-KDOQI clinical practice guidelines and clinical practice recommendations for diabetes and chronic kidney disease, 2007. American Journal of Kidney Disease, 49 (2),suppl. 2, p S 10-S 179.
- National Kidney Foundation. KDOQI Clinical Practice Guideline for Diabetes and CKD, 2012. 2012 update. Am J Kidney Dis. 60(5):850-886.
- Parving HH Mauer M, Ritz E, 2012. Diabetic nephropathy in Brenner &Rector’s the kidney, 9th ed, Vol 1, ch, 38, pp 1411-1454.
- Bộ Y tế (2024), Quyết định về việc ban hành tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị bệnh thận mạn và một số bệnh lý thận” (Số 2388/QĐ-BYT, 12/08/2024)
- Cập nhật chẩn đoán và điều trị bệnh thận mạn theo KDIGO 2024